El patólogo del habla-fonoaudiólogo en la unidad de cuidados intensivos neonatales (UCIN)
Dentro de los procesos de diagnóstico e intervención en las Unidades de Cuidados Intensivos Neonatales (UCIN), se destaca de manera muy especial el papel del Patólogo del Habla/Fonoaudiólogo en el manejo de ésta población y adicionalmente su papel en el equipo interdisciplinario. Intentaremos definir y ayudar a entender el papel del Fonoaudiólogo en las unidades de cuidado intensivo neonatal
Introducción
Dentro de los procesos de diagnóstico e intervención en las Unidades de Cuidados Intensivos Neonatales (UCIN), se destaca de manera muy especial el papel del Patólogo del Habla/Fonoaudiólogo en el manejo de ésta población y adicionalmente su papel en el equipo interdisciplinario. Intentaremos definir y ayudar a entender el papel del Fonoaudiólogo en las unidades de cuidado intensivo neonatal, más específicamente, su papel en el diagnóstico de problemas de deglución (disfagia) en el paciente hospitalizado en la UCIN. En nuestra segunda entrega, dedicaremos la atención a definir la posibilidad y la importancia que puede tener una lactancia materna segura en el bebé prematuro.
Primero, en nuestra serie de entregas en esta área, se busca explicar el propósito de las evaluaciones instrumentales de la deglución en el bebé hospitalizado en la UCIN. Segundo, se busca describir las consideraciones del entrenamiento clínico y de intervención necesarios para una intervención responsable y adecuada y finalmente, describir los nuevos avances investigativos y sus contribuciones en el presente y futuro de estos pacientes.
Obligatoriamente, se hace necesario enfatizar el alto riesgo que trae consigo intervenir con este tipo de población y lo complicado que podría ser llegar a cometer errores por pequeños que estos parezcan.
Fundamentación de la Intervención:
El papel del Patólogo del Habla/Fonoaudiólogo se ha definido en dos frentes específicos: el primero, garantizar que se produzca un diagnóstico adecuado de los factores de riesgo en la alimentación oral en pacientes hospitalizados en la UCIN – a la vez que se promueve en lo posible una alimentación oral segura. EL segundo, apoyar a las familias en el proceso de interacción temprana con estos pacientes de manera que se pueda garantizar (o por lo menos soportar) una interacción Padre-Madre/Neonato con impacto en el desarrollo presente y futuro del bebe. El segundo aspecto aquí mencionado, será posiblemente explorado luego y no constituye el propósito fundamental de éste escrito.
El papel del Patólogo del Habla en la UCIN ha sido definido de manera explícita por la Asociación Americana de Habla, Lenguaje y Audición (ASHA por sus siglas en Ingles). La ASHA define que su intervención tiene un eje primario que ver con la investigación, actividades académicas y de educación clínica de otros profesionales (ASHA American Speech-Language-Hearing Association. (2005). Roles and Responsibilities of Speech-Language Pathologists in the Neonatal Intensive Care Unit: Guidelines [Guidelines].)
Dentro del marco clínico, tiene como funciones:
Evaluación e intervención de la comunicación en el contexto de desarrollo, cuidados de apoyo y servicios centrados en la familia. Evaluación e intervención en la alimentación y la deglución, incluyendo evaluación de las habilidades de prealimentación, en adición a la evaluación y promoción de la alimentación materna. Evaluación de la alimentación con biberón (tetero/mamila etc.) Evaluación instrumental de la deglución. Asesoramiento de los padres y del personal interdisciplinario en aspectos de expectativas de desarrollo, patrones de comunicación y de interacción, y patrones de desarrollo de la alimentación y la deglución. Funciones adicionales incluyen el control de la calidad/riesgo, gestión de la atención, la descarga y planificación de la transición en lo que tiene que ver con lenguaje y alimentación (ofrecimiento de servicios de terapia futura y otros servicios disponibles en la comunidad y sistemas de salud públicos y privados)
Niveles de las Unidades de Cuidados Intensivos Neonatales:
A manera de información, es importante que los profesionales determinen el tipo de Unidad de Cuidados Intensivos en la cual están prestando sus servicios. Esto ayudará a determinar qué recursos adicionales sería necesario tener disponibles para una atención adecuada de los bebés prematuros.
Las unidades de cuidados intensivos neonatales se definen de la siguiente manera:
Nivel I: Atención Básica del recién nacido: el nivel 1 presta atención a bebés sanos nacidos a término.
Nivel II: Atención Especializada del recién nacido: Recién nacidos que requieren atención especial pero que han nacido en o pasadas las 32 semanas de gestación o que se recuperan de enfermedades más graves. Nivel IIA: Estos no ofrecen la ventilación asistida. Nivel IIB: Estas pueden proporcionar ventilación asistida por menos de 24 horas, y también puede proporcionar ventilación vía presión respiratoria positiva continua (CPAP).
Nivel III: Cuidado del recién nacido Subespecialidad: Nivel III de atención UCIN de los bebés más enfermos y en necesidad de ofrecer la mayor variedad de apoyo. Estas cuidan a los bebés que nacen con más de 28 semanas. Ofrecen la ventilación mecánica y procedimientos quirúrgicos menores, tales como la colocación de las líneas centrales. Nivel III B: Nivel IIIB UCIN pueden ofrecer diferentes tipos de ventilación mecánica, tienen acceso a una amplia gama de especialistas en pediatría, puede utilizar las capacidades de imagen más allá de rayos X, y puede proporcionar algunas cirugías que requieren anestesia.
Nivel III C: La atención más aguda se proporciona en el nivel IIIC, a veces llamado nivel IV UCIN. Estas pueden proporcionar la ventilación avanzada, incluida la oxigenación por membrana extracorpórea, y puede proporcionar cirugías avanzadas, incluyendo "a corazón abierto“.
¿Por Qué el Interés?
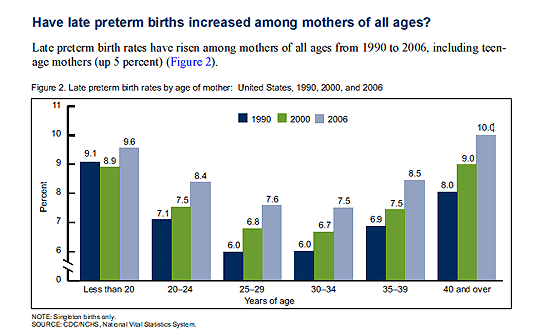
De acuerdo con datos estadísticos, la ocurrencia de partos prematuros (menos de 37 semanas de gestación) aumentó en más del 20% en territorios como los Estados Unidos entre los años 1990 y 2006. La mayor parte de éste aumento fue la de bebés nacidos a finales del período de prematuridad (34 a 36 semanas de embarazo), período conocido como "prematuros tardíos“. El parto prematuro es el resultado de un trabajo de parto espontáneo en casi el 50% de los casos. Generalmente, ocurre después de la rotura prematura de membranas en un 30% de los casos, y es iatrogénico (por complicaciones maternas o fetales) en el 20% restante.
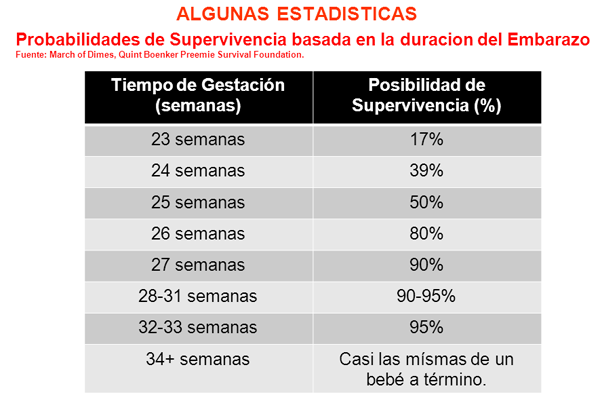
Alrededor del 12 % de los bebés prematuros nacen entre las 32 y 33 semanas de gestación, un 10% entre 28 y 31 semanas, y cerca del 6% a menos de 28 semanas de gestación. Entre las madres en grupos de edad de alrededor de los 25 años, los nacimientos prematuros aumentaron en más de 20% desde 1990 a 2006. Madres más jóvenes (menores de 20 años) y mayores (40 años) son las más propensas a tener bebés prematuros tardíos.
En América Latina y el Caribe
En América Latina y el Caribe se estima que cada año nacen cerca de 12 millones de niños de los cuales 400,000 mueren antes de cumplir cinco años, 270,000 en el primer año de vida, 180,000 durante el primer mes de vida y un total estimado de 135,000 mueren como consecuencia de la prematuridad.
La situación es aún más grave en infantes con prematuridad extrema (menos de 32 semanas de embarazo), entre quienes una quinta parte no supervive el primer año, además de destacar que hasta un 60% de los supervivientes tiene discapacidades neurológicas (problemas de lenguaje y aprendizaje, trastorno por déficit de atención, dificultades socioemocionales, deterioro sensorial, visual y auditivo, retraso mental y parálisis cerebral. Citado en: Villanueva Egan LA y col. (2008) Perfil epidemiológico del parto prematuro Ginecol Obstet Mex ;76(9):542-8)

Un dato importante: ¿Qué pasa cuando estos bebes nacen en menos de 28 semanas?
Desde el punto de vista deglución y disfagia, estos bebés son demasiado inmaduros para succionar, tragar y respirar al mismo tiempo, por lo que deben ser alimentados a través de sondas intravenosas (IV) o en ocasiones con sonda Nasogastricas (NG). A menudo no pueden llorar o están intubados y duermen la mayor parte del día. Tienen poco tono muscular, y la mayoría de ellos se mueve muy poco.
La mayoría de los bebés que nacen después de las 26 semanas de gestación sobreviven (alrededor del 80% a las 26 semanas), a pesar de que pueden enfrentarse a una larga estancia en la UCIN.
G R A T I S
-
¿Te gustan los chicles? Es porque no sabes que estás masticando un fósil. Si tiras de la cadena en el baño, es mérito de la reina...16.50 €
-
Este cuaderno de estrategias de aprendizaje destinado a niños y niñas de 3 años esta pensado para trabajar las capacidades simbóli...9.70 €
-
Hay una hora secreta en la que el mundo se detiene, todo se paraliza,nadie se mueve...Y los relojes salen, hacen su recados, se cu...16.00 €
-
Basado en el sistema pedagógico Arco, permite a los más pequeños iniciarse en este método de enseñanza. La autocorrección, base de...8.58 €
ARTÍCULOS RELACIONADOS
- Escritura inicial. (Parte I)
- La consulta logopédica en los cuidados paliativos. (Parte II)
- La consulta logopédica en los cuidados paliativos.
- La consulta logopédica en los cuidados paliativos. (Parte IV)
- La consulta logopédica en los cuidados paliativos.
- La consulta logopédica en los cuidados paliativos. (Parte IV)
- La consulta logopédica en los cuidados paliativos. (Parte III)
- La consulta logopédica en los cuidados paliativos. (Parte III)
- La consulta logopédica en los cuidados paliativos. (Parte II)











